Las cifras del odio: 4.000 agresiones cada año en España, 88 muertes desde 1990
- Por tipología, los más habituales son los racistas y xenófobos
- ‘Eres una escoria humana, vete a dormir al vertedero’
Extranjero, ‘sin techo’, negro, homosexual, aficionado al fútbol, musulmán, transexual, estudiante de Derecho que un día no cedió el paso a unos ultras… Son algunos de los perfiles de las 88 personas que han muerto por crímenes de odio en España desde 1990, y que recoge el proyecto ‘Crímenes de odio: memoria de 25 años de olvido‘.
Se trata de un mapa histórico y documental fruto de la investigación realizada durante un año por el Grupo de Investigación de Crímenes de Odio y Movimiento contra la Intolerancia que, basándose en las cifras del Informe Raxen, han monitorizado todos los delitos de odio de los que existe rastro en la prensa, y “puesto nombre a los casos sin nombre”. Un trabajo basado en las hemerotecas ante la “falta de datos oficiales“, según ha denunciado Miquel Ramos, uno de los autores del estudio, quien se muestra convencido de que el número de casos es mucho mayor, ya que con frecuencia son catalogados como “sucesos” sin contemplar el odio como móvil del crimen. “Son cifras ocultas, este informe es solo la punta del iceberg”.
Movimiento contra la Intolerancia que cifra en 4.000 las agresiones o delitos de odio que se producen cada año en España. Unas cifras que según su presidente, Esteban Ibarra, serían incluso “conservadoras”, dado que el Ministerio de Interiorhabla de cerca de 1.300 agresiones al año, y, según la Unión Europea, solo se denuncian el 10% de los casos, por lo que la cifra podría ser mayor. “Por ejemplo, el Gobierno británico -que sí monitoriza este tipo de delitos- habla de 38.000 casos este año”, según Ramos.
Además, el informe señala la existencia de grupos racistas y xenófobos en todas las comunidades autónomas, de más de 10.000 ultras y neonazis en España, de más de 1.000 sitios xenófobos en Internet y decenas de conciertos de música neofascista todos los años.
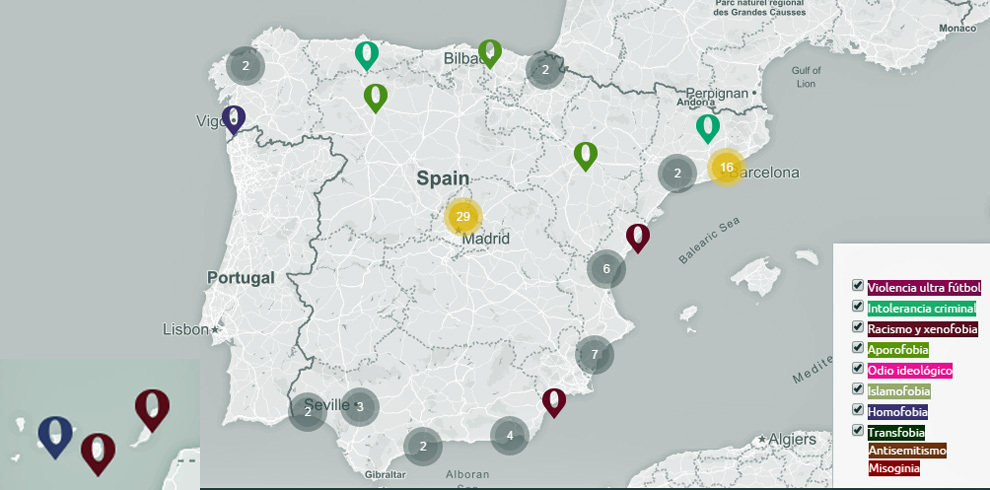
Racismo y xenofobia, en la cúspide
Por tipología, los crímenes de odio más habituales son los racistas y xenófobos(37), seguidos de los casos de aporofobia (23), esto es, contra personas sin recursos, especialmente los ‘sin techo‘. David Bou, coautor del estudio, se muestra especialmente preocupado por esta categoría, ya que”al tratarse de gente con menos recursos y aislada socialmente -muchos no tienen nombre ni se sabe nada de ellos- es más difícil que los delitos de odio salgan a la luz”.
En tercer lugar se encontrarían los crímenes por “intolerancia criminal” (17), que implican un rechazo delictivo a la dignidad y derechos fundamentales de las personas, seguidos por los de la violencia ultra en el fútbol (6), odio ideológico (6),homofobia (2) y transfobia (2) e islamofobia (1).
Por provincias, las áreas más afectadas son las grandes concentraciones urbanas, como Madrid (29), Barcelona (16), Valencia (7) y Alicante (6), “zonas que coinciden con una mayor presencia de gurpos ultras y de extrema derecha”, ha señalado Bou.
Juzgados como sucesos aislados
En cuanto al recorrido judicial, el informe recoge que 35 de los casos acabaron en condena, 19 por asesinato, 14 por homicidio y dos por lesiones o riñas tumultuarias. Una cifra que, a juicio de los autores, “constata la falta de formación de la judicatura y de los diferentes estamentos para tratar estos casos”, afirma Bou.
“Por ejemplo, en Barcelona fue asesinado un joven negro al grito de ‘negro de mierda’, y ni el jurado popular ni después la Audiencia consideraron la agravante de racismo, porque quienes cometieron el crimen eran gitanos, de lo que dedujeron que no podía ser un crimen racista”. “Si no se contempla el componente de racismo, muchos de estos delitos serán juzgados como reyertas, violencia juvenil o peleas de ‘ultras’, cuando en realidad se trata de delitos de odio”, añade.
Del resto de casos, tres acabaron en absolución, 4 archivados, y de los 44 restantes “no sabemos qué pasó en el juzgado” . “El primer problema que nos hemos encontrado es la poca transparencia de las instituciones respecto este tipo de casos”, han señalado. Además, dicen, con frecuencia los delitos de odio son catalogados como “sucesos, reyertas, peleas de ultras o tribus urbanas, violencia juvenil… cuando en realidad son delitos de odio”.
Preocupa y mucho a los autores la edad de los autores de los delitos, ya que “la gran mayoría fueron cometidos por menores de 25 años, e incluso menores de edad, algo que, a su juicio, “hace necesaria una reflexión sobre la educación y los valores que estamos transmitiendo a las nuevas generaciones”. Llaman la atención asimismo por la “ola xenófoba que avanza en Europa”.
“El crimen de odio”, afirman, “es el final del recorrido. Antes hay un sentimiento de odio que se aprende, y hay organizaciones políticas legales que se dedicar a inculcarlo”. “Aunque de momento los partidos genuinamente racistas y xenófobos han fracasado electoralmente en España, su discurso de intolerancia se usa por muchos. Sin olvidar el subsuelo de violencia neonazi“, afirma Ibarra.
Ley integral
Por otra parte, el presidente de Movimiento contra la Intolerancia ha afirmado que esta investigación supone el “pistoletazo de salida” para reclamar a los partidos políticos una ley integral contra los delitos de odio, con el fin de prevenir la aparición de estos crímenes mediante una acción integral en los ámbitos de la educación, la comunicación, el deporte y la cultura, además de prestar asistencia a las víctimas y sus familias.

La hija de Lucrecia Pérez (izda.) y la hermana de Ndombele, asesinados en crímenes racistas en Madrid. E. M.
“No podemos aceptar ni un solo momento más la desprotección de las víctimas”, ha señalado Ibarra, quien ha subrayado la “soledad” de las familias de las víctimas de este tipo de crímenes: “se quedan solas, sin derechos y sin amparo económico”. Como ejemplos, el caso de Lucrecia Pérez, víctima del primer crimen racista cometido en España, y el de Augusto Ndombele, el joven asesinado en Costa Polvoranca en 2002.
La hermana de éste, Magdalena, ha lamentado la “soledad” con la que se enfrentaron a la pérdida, la ausencia de asistencia psicológica, así como la falta de apoyo de las instituciones. “Ya que tuvimos esta mala suerte, esperábamos algo más del Estado español”. Por su parte Kenia, la hija de Lucrecia, que tenía seis años cuando su madre fue asesinada, ha denunciado que “el racismo se llevó lo mejor de nuestra vida. Yo siempre me he sentido muy sola. Por eso queremos una ley que ayude a las víctimas”.