El experto en VIH Raphael Landovitz el lunes en Madrid. / KIKE PARA
En el campo no demasiado fértil últimamente de la investigación sobre sida (y el VIH, el virus que la causa) de los últimos años, la medicación antiviral ha tomado el protagonismo. Su última aplicación es la llamada profilaxis preexposición (PrEP), unas siglas que habrá que recordar: se trata de suministrar tratamiento antiviral a personas que se prevé que van a estar expuestas al virus de la inmunodeficiencia. “Quien, por la razón que sea, no usa condones, también puede protegerse contra el VIH”, resume Raphael Landovitz, experto en este tema, quien está en Madrid para asistir al congreso de Gesida (Grupo de Estudio del Sida) que comienza el 1 de diciembre, día mundial contra la enfermedad.
Landovitz, profesor asistente de la Universidad de California en Los Ángeles era al principio escéptico sobre este planteamiento. “Pensaba que era de locos dar medicación a personas sanas. Me convertí en 2010, cuando se publicaron los primeros resultados. Me impresionó su alta eficacia”, afirma. Aquel estudio demostraba que, si el tratamiento se seguía bien, la protección de los voluntarios era incluso superior a la que proporcionan los preservativos.
Aquel escepticismo de Landovitz no era único, y “aún se mantiene en muchos lugares”, admite. Por ejemplo, en Europa el tratamiento (una pastilla al día de Truvada) no está aprobado, menos en Francia, que lo acaba de hacer. En España, la Administración es reticente, pero los médicos de Gesida son partidarios de que se regule su uso. El experto estadounidense resume las causas del rechazo basándose en lo que pensaba. “¿Qué pasa si se desarrolla resistencia al virus? ¿Y los efectos secundarios de los fármacos? ¿Y sus costes?”.
Para Landovitz, la utilidad de la PrEP es evidente. “Desde hace 10 años, los números de nuevos infectados por VIH no bajan”, dice. “Por mucha educación sexual y mucha promoción de los preservativos que se haga, el hecho es que hay un grupo de personas que no los va a usar, y hay que pensar algo para ellos”.
Aunque a rasgos generales los fármacos son muy efectivos como protección contra el VIH, “depende mucho de cómo se sigue la pauta de la medicación”, lo que se denomina técnicamente adherencia al tratamiento, insiste Landovitz. Optar por el PrEP supone tomar una pastilla diaria. Donde más se ha estudiado es en hombres, sobre todo por la prevalencia del VIH en la población gay. “Deben empezar entre cinco y siete días antes de la relación sin protección”, advierte el médico, para asegurar que el fármaco está presente en las mucosas rectales. “Ha habido estudios para darlo solo cuatro días a la semana, pero yo no estoy de acuerdo. Si ya es difícil tomarlo todos los días, hacerlo días alternos es aún más complicado. ¿Qué pasa si justo esos tres días se tiene un sexo salvaje? Lo que sí quiere decir es que si se pierden una o dos tomas a la semana se mantiene la protección”, afirma.
Curiosamente, en mujeres el tratamiento parece que funciona peor. Ello obliga a que “sean muy estrictas con la adherencia”, dice Landovitz. Ello se debe a las características de la medicación. “Llega antes y mejor a las mucosas rectales que a las vaginales”, explica.
También descarta el especialista las críticas al uso de la terapia preexposición por los efectos adversos de los medicamentos. “Es verdad que todos los fármacos tienen efectos secundarios, pero hay que plantearse la PrEP como una reducción de años, igual que hicimos con los programas de metadona o de sustitución de jeringuillas para los consumidores de heroína, que, como tenían una adicción, no eran capaces de dejar de inyectarse droga”, afirma el médico. Dos son los efectos que se han visto a largo plazo:”Irritación renal y pérdida de masa ósea, pero se pueden paliar con revisiones y aporte de vitamina D y suplementos de calcio”. Este último problema sería mayor en jóvenes, que están en periodo de formación de huesos hasta los 24 o 25 años, admite.
“También es cierto que al no usar el preservativo pueden aumentar otras enfermedades de transmisión sexual. En algunos estudios se han visto aumentos del 40% o el 60%. Hay quien dice que ello se debe a que los participantes estaban especialmente vigilados, y se les analizaba más. Yo creo que sí que ha habido un aumento. Pero el objetivo es mantener a la gente lo más a salvo que se pueda. Las infecciones bacterianas [sífilis, gonorrea] se pueden tratar con antibióticos. Las víricas, como hepatitis y papiloma, todavía se tratan peor. La PrEP es una herramienta de reducción de daños. Se trata de prevenir el VIH y, para el resto, tratar lo que se pueda”, defiende.
Sobre el precio, Landovitz no duda de que en cuatro o cinco años, los servicios sanitarios públicos ofrecerán esta opción. “Los dos seguros públicos de EE UU, Medicare y Medicaid, van camino de financiarlo”, dice, como ejemplo de la relación coste-eficacia del tratamiento. En España no hay cálculo sobre su coste. De momento, la pastilla es de uso hospitalario, y quienes la reciben no pagan nada por ella. Su precio no es fijo, ya que depende de las negociaciones entre los laboratorios y las Administraciones autonómicas, pero ronda los 600 euros al mes.
“En EE UU depende del Estado, pero la media que pagan los consumidores es de 1.300 dólares [poco más de 1.200 euros al mes]”. En España, las guías de Gesida ya recomiendan que se dé en algunos casos, como personas que tienen una pareja con VIH. De todas formas,”en 2017 habrá un generico, lo que supondrá un abaratamiento”, añade.
El médico niega que la PrEP sea una especie de lujo para personas de países desarrollados que no quieren usar condones. “Podría ser de gran utilidad en lugares de África, por ejemplo, donde las mujeres no pueden negociar el uso de condones. El problema no sería el precio, sino de voluntad política” afirma.
Claves del VIH hoy
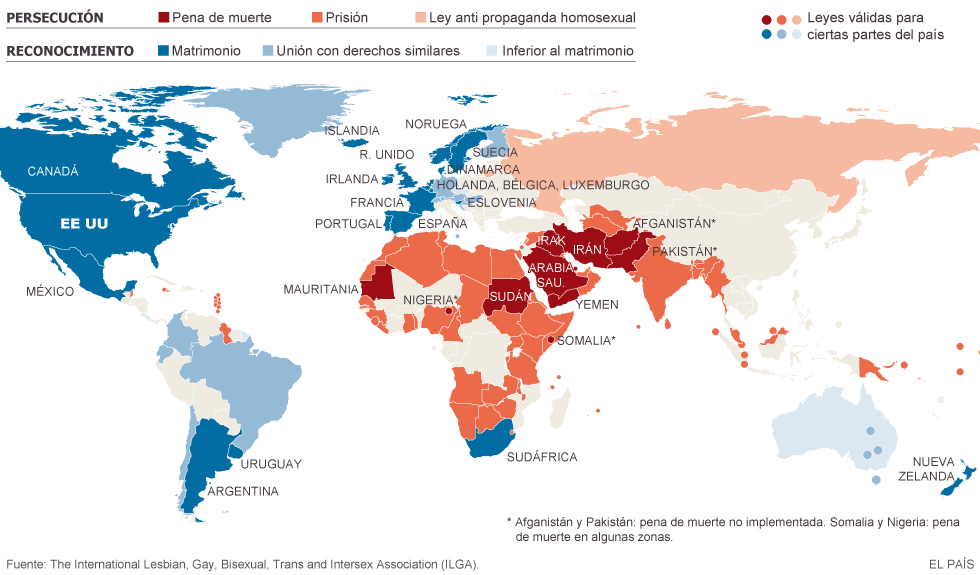
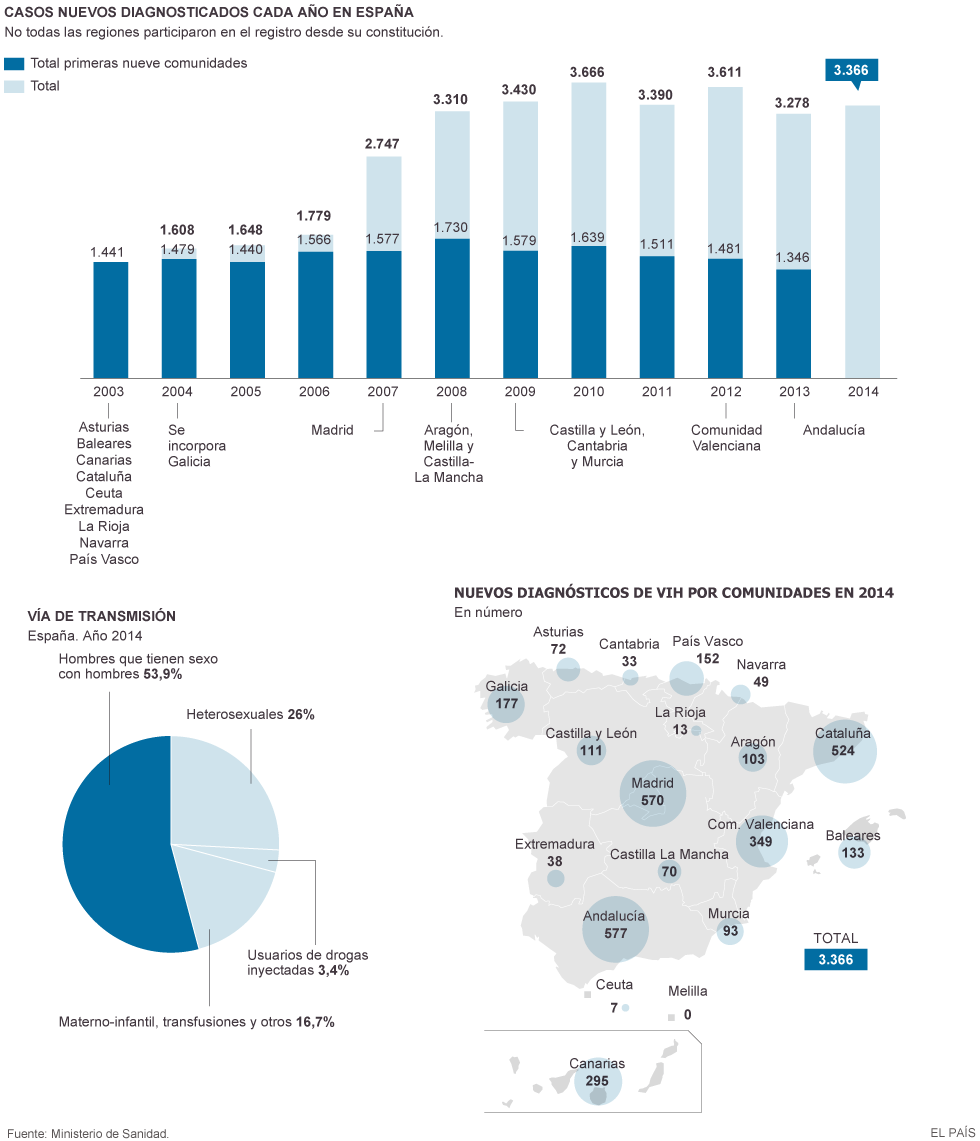
El congreso de Gesida resalta otras características del sida en 2015 en España. “No es una enfermedad mortal, pero no es una epidemia controlada”. En España se mantiene estable la cifra de 3.000 nuevos contagios cada año; y, en el mundo, los últimos datos de Onusida, hay ya casi 37 millones de personas con el virus, de las que dos millones se infectaron el último año. Por la enfermedad murieron 1,2 millones de personas.
Prácticamente todas las 90.000 diagnosticadas de VIH en España reciben la medicación. En el mundo la toman 15,8 millones de personas. la Organización Mundial de la Salud recomienda que se traten todos los infectados, lo que quiere decir que se está atendiendo al 41% de quienes lo necesitan.
En los países occidentales, la mayoría de las transmisiones actuales son entre hombres que tienen sexo con hombres (en España, poco más de la mitad de los nuevos casos). Los inmigrantes son otro grupo especialmente afectado. Un reciente estudio con 2.100 extranjeros en Europa ha demostrado que más de la mitad se infectaron en su país de llegada, y de otro tercio no se puede saber cuándo fue. Queda, por tanto, menos de un tercio que se cree que llegó a Europa infectado.
Como consecuencia de lo anterior (más casos en gais e inmigrantes, entre los que hay más hombres), el VIH en mujeres en España está retrocediendo. En 2014 supusieron el 17% de los nuevos contagios; en 2008 fueron el 24%.
El diagnóstico tardío es el mayor problema en España. En un 46% de los casos se diagnosticó casi a la vez la infección por VIH y el desarrollo de sida porque el virus ya había empezado a deteriorar el sistema inmunitario.
La coinfección entre hepatitis C y VIH empeora el pronóstico de ambas infecciones. También lo hacen otras enfermedades de transmisión sexual (ETS), que se dan en el 49% de los nuevos diagnósticos.
Gesida advierte que como en España no existe la especialidad de Enfermedades Infecciosas en el MIR, la atención a las personas con VIH (cada vez más porque mueren menos) está en riesgo por falta de especialistas.