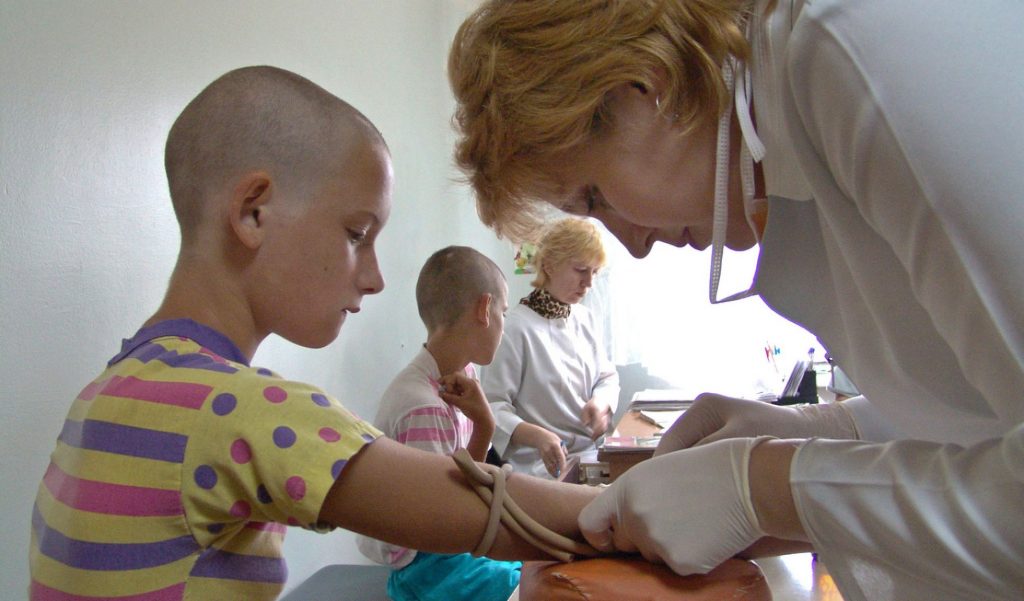
En las aldeas chinas del sida
-
Vendían su sangre porque no tenían que comer, había largas colas para vender la sangre
-
Las centrifugadoras que separaban el plasma del resto extendieron el VIH hasta la epidemia
-
Xinwei perdió a su esposa, a su padre y ahora prepara el entierro de su madre. No sabe cuanto le queda

Ding Hongjun, de 27 años, yace en su lecho de muerte en la aldea de Dongguan QILAI SHEN
Cuando Wang Erxuan descubrió que no alcanzaba los kilos requeridos para comerciarcon su sangre -él sólo pesaba 52 y el mínimo exigido eran 56- decidió rellenarse los bolsillos con trozos de metal. Apenas tenía 16 años, pero ya se había ofuscado bajo la euforia general que propició la llamada “economía del plasma”.
“Teníamos que ir a media noche al hospital para conseguir un puesto en la cola. Había cientos de personas. Nos empujábamos en las filas. Había incluso un eslogan: ‘Si quieres mejorar, vende tu sangre’, rememora el campesino.
La aldea de Meng Lou donde vive Wang no difiere mucho del resto del entorno. La planicie de la provincia de Henan siempre fue el granero de China. Una región azotada en repetidas ocasiones por catástrofes naturales y tragedias motivadas por el designio humano como la terrible hambruna que propició el maoísmo. Los restos de las ingentes canalizaciones construidas durante la Revolución Cultural -encaramadas sobre arcos al estilo romano- son testigo de aquellos atribulados años, donde la pobreza más absoluta fue una constante.
El vehículo se mueve entre carreteras repletas de baches, motocarros y tractores, extensiones interminables de cultivos y riachuelos anegados por la basura. La mayoría de las viviendas dispone de enormes portones de color rojo decorados con imágenes deGuan Yu, el dios de la fortuna, o frases que intentan atraer la suerte que siempre ha sido esquiva con esta región. “Si la familia permanece unida, el futuro es brillante”, se lee en una.
Es una imagen de la China profunda muy distante de los trenes de alta velocidad y el desarrollo que domina Pekín, pero los lugareños recuerdan que el pasado fue mucho peor. “La gente vendía sangre porque no teníamos para comer. Los que ganaron algún dinero [con ese negocio] compraron ladrillos y pudieron construirse una casa. Antes usábamos barro”, recuerda Ma Shenyi, de 46 años.
El campesino deambula por los sembrados y se acerca a tres túmulos de tierra. Son las tumbas de su esposa, su hermano y su padre. Ella fue la primera en morir, en 2001. Su progenitor falleció en 2007 y cinco años más tarde, su hermano.
Es entonces cuando el visitante se percata de que las parcelas están salpicadas por los mismos montículos, que no son sino enterramientos al estilo tradicional de esta zona.

Los tres familiares de Ma distan mucho de ser los únicos a los que se llevó la enfermedad. “Aquella tumba es de otro que también murió de eso y aquella otra… Hubo unos meses en los que moría mucha gente. Sólo en mi calle fallecieron tres en cuestión de semanas. En esta aldea han muerto más de 50”, recuerda el vecino de Wenlu mientras señala hacia las sepulturas.
Durante años, lugares como Wenlu, Meng Lou y toda una plétora de pequeños villorrios de Henan eran conocidos como las “aldeas del sida”. Fueron los mismos enclaves que durante la década de los 90 se vieron dominados por la fiebre de la compraventa de sangre apadrinada primero por las autoridades locales y después por toda una legión de avispados negociantes.
Ma Shenyi se sienta en el pequeño habitáculo donde dormita su madre. Ella también esseropositiva. Lo mismo que dos de sus hijos y su cuñada. De la pared cuelga una bolsa repleta de fármacos con un lema: “Toma las medicinas de forma regular, cuida de tu vida”.
“Empecé a donar sangre en 1992 o 1993. Lo hice decenas de veces. Al principio la gente iba a los hospitales. El problema surgió cuando aparecieron los comerciantes privados. Solían venir por las noches para evitar que los detuvieran. Te pagaban 45 yuanes [poco más de seis euros] por 800 centímetros cúbicos. Sólo te quitaban el plasma y te volvían a introducir el resto en las venas”, recuerda. En una época en la que ganar 100 o 200 dólares anuales [entre 88 y 177 euros] se consideraba toda una proeza, esas cantidades parecían una fortuna. “Era dinero fácil”, añade Ma.
La campaña pública derivó en frenesí colectivo. Todos los lugareños consultados para este reportaje coinciden en describir el mismo escenario: miles de empobrecidos campesinos agolpándose en hospitales, viajando de una ciudad a otra para poder volver a vender su sangre… Las autoridades permitieron que se crearan cientos de “bancos de sangre” en la provincia, no sólo en hospitales sino bajo el auspicio de unidades militares, factorías o minas de carbón. El proyecto era vender ese “producto” a las firmas extranjeras. El propio responsable del departamento de Salud de Henan, Li Quanxi, viajó a EEUU para promocionar este “negocio”.
Es la misma descripción que hace el escritor Yan Lianke en la novela que dedica a este suceso –El sueño de la aldea Ding-, que basa en su propia investigación. “Lo que comenzó como un goteo, pronto se convirtió en un torrente. No tardó mucho en ser elboom de la sangre. Se instalaron bancos de sangre en los mercados, en los cruces de carretera, en las casas y hasta en establos”, escribió Yan.
Wang Erxuan asiente. “Toda la provincia vendía sangre”, ratifica. Él mismo llegó a vivir durante un mes en un hotel junto a otra veintena de personas que sólo se dedicaban a comerciar con su flujo interno. “Pagábamos 10 yuanes [1,3 euros] por dormir allí. Cada mañana venía un comerciante y decía: ”¡A ver, quiero del tipo A!”. No hacían análisis ni nada. Ese mes yo vendí 30 veces, en ocasiones dos por día”, explica Wang. A él le pagaban 75 yuanes por los 800 cc. Se ganaba más si se dejaban extraer todo el líquido y no sólo el plasma. Aquello le salvó. Él no contrajo el VIH.
Los otros se hacían extraer el líquido a través de centrifugadoras que separaban el plasma y mezclaban el resto de la sangre -plaquetas y glóbulos rojos- con la de otros vendedores del mismo grupo sanguíneo, volviendo a inyectar ese compuesto en las venas de sus clientes. “Pensábamos que era más seguro así, porque no perdíamos toda la sangre”, precisa Zhany Junxi, un vecino de Zheng Lou, otro de los poblados afectados por la expansión del VIH. Un error que marcó la vida de decenas de miles de personas. Todas las víctimas consultadas se infectaron al utilizar las “máquinas”, como se refieren a ellas.
Zhany tenía 20 años cuando se inició en el “negocio”. Vendió su sangre más de media docena de veces a lo largo de un año. “Una vez tuve que ir a las dos de la mañana para pillar sitio. Debíamos ser unos 200”, rememora. Otra víctima de este comercio, Xing Xinwei, de 46 años, alude al dicho que se usaba en esos días. “Extiende el brazo y te caerá el dinero”, repite. “Los compradores de sangre venían a las aldeas y se metían en tus casas con las máquinas. Hasta en las cocinas. Nadie te hacía análisis”, añade.
Durante aquellos tiempos de fervor común, algunos consiguieron mejorar de forma ostensible su nivel de vida. Los locales se percataron cuando les vieron construir nuevas viviendas. “Si tenías muchos miembros en la familia y todos donaban sangre, podían ganar dinero”, admite Ma Shenyi. Aunque fueron casos aislados, puntualiza. El beneficio que obtenían los campesinos seguía siendo ínfimo. El mismo Wang Erxuan, tras la maratón que realizó aquel mes en el que se dejó extraer sangre decenas de veces, volvió a su casa con 300 yuanes de ganancia (36 euros).
Manchas en la piel
Y entonces, un día apareció la fiebre. Nadie sabía qué significaba el sida. “La gente pensaba que era un resfriado. No tenían ni idea de lo terrible que es esta enfermedad”, dice Ma Shenyi. A él le diagnosticaron que era seropositivo en el año 2000. Todo comenzó con “un poco de fiebre y manchas en la piel… La gente tomada pastillas pero no se le curaba”, dice
La “plaga” se extendió “por la planicie”. “Se abatió sobre nosotros como una inundación, envolviendo a docenas, quizás cientos de aldeas. Y cuando eso ocurrió, la gente moría como hormigas… Murieron como hojas de un árbol muerto; caían al suelo y se los llevaba el viento… Era raro que pasara una semana sin que muriera alguien”, escribió Yan Lianke en su memorable texto.
Los funerales se convirtieron en un acontecimiento repetitivo. “En la aldea de Nan Dawu murieron ocho personas en el mismo día”, asevera Wang Erxuan.
Aunque las propias víctimas comenzaron a denunciar el escándalo en 1998, el Gobierno no reconoció la magnitud del problema hasta agosto de 2001, cuando asumió que entre 30.000 y 50.000 personas se habían contagiado. El viceministro de Salud de aquellas fechas, Yin Dakui, reconoció que era una estimación a la baja y que podían ser hasta 100.000. Los activistas que denunciaron lo ocurrido multiplicaron por cinco o 10 esos guarismos y alertaron de que el azote se había extendido por al menos cinco provincias, aunque Henan fuera el epicentro del polémico comercio.

las tumbas del campesino ma shenyi. Aquí, junto a los tres túmulos de tierra donde enterró a su esposa, su hermano y su padre. Murieron de sida tras contagiarse al vender su sangre. JAVIER ESPINOSA
En realidad nadie conoce con precisión la magnitud del infortunio, pero los habitantes concuerdan en que más de la mitad de los que comerciaron con su sangre se infectó. “En esta aldea hubo más de 100 personas que la vendieron y la mitad enfermaron. Hoy sólo quedamos vivos una decena. El resto murió”, aduce Zhang Junxi, el vecino de Zheng Lou. Entre los fallecidos figuraban su hermano y su cuñada.
Bajo la presión del escándalo, Pekín prohibió la venta de sangre en 1998 e intentó minimizar el alcance de la controversia. Muchos de los expertos que alertaron de las graves consecuencias, como la veterana doctora Gao Yaojie, el también médico Wang Shuping o el activista Wan Yanhai, tuvieron que exiliarse. Las visitas de los periodistas extranjeros a los villorrios del sida solían concluir con su detención y expulsión de la zona.
Dientes blancos y rotos
Los residentes locales todavía rememoran con cierta aprensión la jornada de 2003, en la que cientos de policías asaltaron uno de los villorrios y apalearon a sus habitantes después de que éstos protagonizaran un tumulto cuando pretendían acceder a una oficina oficial para protestar por la situación de los enfermos. “Estaba lloviendo. Llegaron por la noche y comenzaron a pegar con palos a todo el mundo. A varios les rompieron los dientes, el brazo…”, relata Wang Erxuan.
Todavía hoy las reclamaciones pueden concluir en prisión. Es lo que le pasó a la esposade Wang, Li Xiaohe. Su marido muestra la sentencia que la condena a dos años de cárcel por “crear problemas”. Li había participado en varias ocasiones en los viajes que organizaban hasta Pekín grupos de víctimas del VIH de Henan, que intentaban aprovechar las reuniones del Parlamento local para exponer sus reclamaciones. En febrero de 2012, la Policía se personó en su domicilio de Meng Lou y se la llevó. “Sólo pedía que el Gobierno le diera una ayuda para tratar a nuestro hijo, enfermo de sida”, asegura Wang Erxuan.
Li sufre la misma dolencia. Su marido dice que se infectó en un hospital público “y sólo vendió sangre dos veces”.
El condado de Shangcai, del que dependen todos los villorrios del área de Wenlu y Meng Lou, se convirtió en una especie de zona cero de la epidemia. De las 38 aldeas que el Gobierno identificó como las más afectadas, más de la mitad pertenecía a ese distrito donde habitan 1,3 millones de personas.
El legado sigue siendo devastador. En la región es habitual ver orfanatos de niños cuyos familiares sucumbieron a la enfermedad y hospitales que intentan paliar su expansión. Los muros de muchos pueblos están salpicados de carteles que anuncian servicios médicos.
El número real de menores que nacieron con el VIH a consecuencia de este infortunio tampoco se conoce, pero el vástago de Wang y Li es uno de ellos. “Aquí hay cerca de 600 o 700 niños que nacieron con el VIH. Sólo en esta aldea eran media docena pero únicamente dos siguen vivos”, estima su padre.
El joven Wang Xuefeng asiste a la conversación cabizbajo. A sus 23 años, preocupaciones tan normales en este contexto como buscar una posible esposa ni se le pasan por la cabeza. “¿Quién se va a querer casar con un enfermo de sida?”, inquiere. El estigma forma parte de la truculenta herencia que dejó la “economía del plasma”. “Toda mi vida me he sentido discriminado. Aún hoy. Los niños no querían jugar conmigo en el colegio. Salían corriendo al verme”, comenta.
Después de que el Gobierno comenzara a distribuir de forma gratuita medicamentosantirretrovirales a partir de 2003, las muertes se frenaron. Aunque no todas.
La familia de Zhou Yulan se encuentra reunida en torno a su cama desde hace días. Tienen tal certeza sobre su inmediato futuro que ya le han preparado la ropa que vestirá durante su funeral. Una chaqueta roja brillante y unos pantalones oscuros. “No creo que sobreviva muchos días”, admite su hijo, Xing Xinwei. “Las medicinas no funcionan. Le producían problemas en el estómago. Tiene la boca totalmente podrida y no puede comer”, dice.
El poblado de Xiongqiao es otro de los nombres más emblemáticos de las “aldeas del sida” de Henan. En el clan de Xing Xinwei seis personas desarrollaron la enfermedad, incluido él mismo. Su padre y su esposa murieron hace años. La salud de Xing también se encuentra muy resentida. Respira con dificultades. “Tengo mal el estómago”, aclara.
Como su madre, Xing sólo comenzó a medicarse hace tres años, aunque sabe que es seropositivo desde 1992. “Empecé a vender sangre con 17 años. Era algo normal. Oculté que era seropositivo porque no quería avergonzar a mi familia. Hoy, muchos siguen sin decirlo”.
Xing reparte la responsabilidad de esta adversidad entre las autoridades y él mismo. “El Gobierno fue quien inició este negocio pero nadie me obligó a vender la sangre”, puntualiza. Es una opinión compartida por otros. “Fue una especie de sueño colectivo. Nadie nos forzó”, apunta Zhang Junxi. Para Wang Erxuan, toda la culpa es del “Gobierno”. “Nos engañaron, no nos dijeron lo peligroso que era”, defiende.
Ma Shenyi prefiere aferrarse al pragmatismo: “Da lo mismo quién fue el culpable. Ya nadie puede quitarme el sida o devolverme a mi esposa. Fue todo muy triste“, concluye.